- トップページ
- 病院機能評価
コンサルティングサービス 概要版ダウンロード(A4版PDF)
病院機能評価 コンサルティング 最新情報
■【「ユアーズブレーンYouTubeチャンネル」にて、『病院機能評価 ワンポイントセミナー』動画を公開しています】
病院機能評価の基本ポイントを解説する短編動画を、YouTubeチャンネルにて公開中です。今後も動画を追加する予定ですので、チャンネル登録をよろしくお願いいたします。
■病院機能評価が影響する施設基準など
病院機能評価などの第三者認証の有無が、施設基準や施設認定に影響しています。詳細は、それぞれの法律や通知を確認してください。
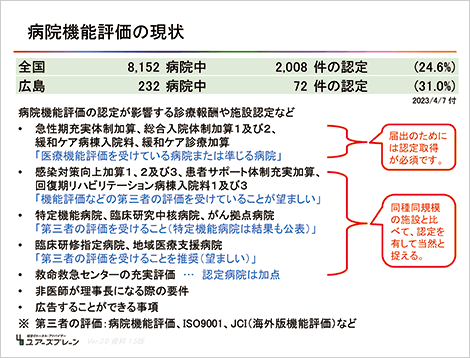
(上画像クリックによりPDFが開きます)
病院機能評価3rdG:Ver.3.0について(2023年度開始)
■新バージョンは2023年度から開始されました。
次のアドレスから、受審申込状況をご確認ください。
https://www.jq-hyouka.jcqhc.or.jp/accreditation/survey/application/
新バージョンの資料は、下記URLから確認できます。
https://www.jq-hyouka.jcqhc.or.jp/tool/documents/
評価項目/進行表/価格表が更新されています。公式の解説集の販売も開始されています。
https://www.jq-hyouka.jcqhc.or.jp/tool/guideline/
病院機能評価3rdG:Ver.3.0について(2023年4月以降受審)
2023年4月1日より、病院機能評価は新たな機能種別版評価項目3rd:Ver.3.0を基に審査が行われます。
以前の機能評価版項目3rdG:Ver.2.0からの変更点は以下の通りです。
機能種別版評価項目の改訂【3rdG:Ver.3.0】
・許可病床数による審査体制区分の見直し *一般病院2
・症例トレース型ケアプロセス調査の開始
・評価項目の見直し
*一般病院2の場合
| 項目 | Ver.3.0 | Ver.2.0 |
|---|---|---|
| 許可病床数 | 区分3:200~399床 区分4:400床以上 |
区分3:200~499床 区分4:500床以上 |
| 病院指定病棟数 | 1病棟 | 2病棟 |
| 評価機構指定病棟数 | 3病棟 | 2病棟 |
テーマ別調査の開始
<テーマ別面接>
事務部門(組織、経営、人材、地域)
医師・歯科医師、看護師の教育
<ラウンド>
医療安全と感染対策に特化
カルテレビューの開始
*これまで一般病院3のみ展開されていましたが、全種別に展開されます。
(カルテ記載の定常状態、説明と同意の適切性、診療・ケアの適切性)
■病院機能評価受審申込可能数には限りがあります。
受審をご検討の場合は、申込状況を以下よりご確認ください。
https://www.jq-hyouka.jcqhc.or.jp/accreditation/survey/application/
- 病院機能評価
病院機能評価と診療報酬
2022年度(令和4年)の診療報酬改定において、病院機能評価の認定が必要となった施設基準は下記の通りです。
- 緩和ケア病棟入院料(がん拠点病院を除く)
- 緩和ケア診療加算(がん拠点病院を除く)
- 総合入院体制加算1、総合入院体制加算2
- 急性期充実体制加算
病院機能評価取得支援コンサルティング
2015年4月から、病院機能評価はVer.1.1に改定されました。審査体制区分に「緩和ケア病院」の区分が新たに加わり、高度急性期から慢性期・精神科まで、病院の特性に合わせた6つの区分が整備されました。
最新バージョンにおける審査方法としては、患者の来院~入院~退院までを一連のプロセスとし、病院の総合力を評価するやり方となっています。しかし、個々の機能に対して求められる内容は以前のバージョンと大きく変わっておらず、患者権利・医療安全・感染対策の確保・抗菌薬使用指針・輸血ガイドラインに基づいた手順・各種のマニュアルがあるか等、ハードとソフトの整備と構築、運用手順の確認などが必要となります。
また、更新受審においては、前回の受審からの継続的な改善活動の実績の提示や、医療の質の確保が求められており、院内の幹部層や各部門の管理者層における取組だけではなく、各現場の職員層を含めた組織一丸となっての実績作りがより重要となってきています。
ユアーズブレーンは「現場密着型コンサルタント」として、多くの病院様への支援実績に基づく経験とノウハウにより、管理層への進捗管理支援から各現場への改善支援まで、具体論をご提示しながら徹底的にサポートいたします。

取得支援コンサルティング実績(抜粋)
- 大学病院(広島大学、和歌山県立)
- 国立病院機構
- 国家公務員共済組合連合会
- 日本赤十字社
- その他、全国の公立(県/市/町)病院、私立病院
病院機能評価の受審準備スケジュール
病院機能評価の認証取得に向けたスケジュールにおいて、以下のようないくつかの段階に分けた取り組みが必要となります。課題として挙がった項目は、短期で改善の可能な項目から、長期的な取り組みを必要とし大がかりな改善となる項目まで多岐にわたります。
この各段階の院内での作業を進めていくうえで、弊社では一つ一つの課題に対する改善策をいくつか立案し、個々の病院様に合わせた最善策を提案いたします。また改善策を推進する上での疑問点や、付随して発生する課題に対しても随時サポートいたします。
弊社ではPHASE1~3まで分類し、段階的にご支援するプログラムをご提案いたします。
準備作業を進めるうえで想定される問題点
- 現状評価段階
-
- 病院機能評価において評価項目が求める内容、レベルが不明瞭
- 評価票の部門担当者が現状を自己評価する際の認識のずれがある
- 必須項目と任意項目の判別が難しい
- 評価項目ごとに必要な院内の資料がはっきりとしない
- 改善内容の検討段階
-
- 改善案、改善策が妥当か否かの判断がつかない
- 必要最小限の改善策と、機能評価で求める以上の最大限の改善策が混在する
- 改修や改善が必要な設備の判断について、院内で意見統一が進まず混乱する
- 改善案の取捨選択と実行の意思決定が遅れる、改善策の推進が停滞する
- 改善内容の実行段階
-
- 総論的な改善案に対して、具体的な改善計画の立案・実行ができない
- エビデンスが不明であり、現場職員の納得がなく『やらされている』感が残る
- 改善計画の実効性がなく複数回の見直しを必要とし、全体の改善が進まない
- 改善の進捗管理が難しく、最終段階まで課題が残ってしまう
- 本審査の準備段階
-
- 全職員が知っておくべき事項と、部門で対応する事項が混在し徹底できない
- ケアプロセス審査に必要なカルテの抽出ができない、準備の方法に悩む
- 本審査での質問が不明なため資料の準備と面接の回答に不安が残る
- 面接調査の質問ごとの回答担当者が決まらず準備が進まない
- 審査を円滑に進めるための会場設営方法が分からない
以下では、弊社の想定する標準的な支援スケジュールをご紹介します。本審査を予定する時期までの期間や準備状況に応じて、下記の内容から必要な項目を選択していただくこともできます。
◇PHASE1 現状診断~改善計画策定 (コンサルテーション期間 3ヶ月)
-
- ① 全職員向け機能評価研修会
- 機能評価の全体像と評価方法の基本、認定留保になりやすい注意点を研修します。

- アウトプット
- 機能評価の概要と改定内容について、職員の理解を深め今後の活動のきっかけとする。
-
- ②現状診断調査
-
1.自己調査票診断
評価項目に従って自己評価をしていただきます。自己評価の実施者に面接し、評価の視点に誤りがないかを調査します。2.帳票確認査
現状の手順やマニュアル、管理帳票などを確認し、変更が必要な点、不足部分を明確にします。3.部署訪問調査
各部署を訪問し、機能評価受審における重要な手順やマニュアルの確認と遵守状況、安全・感染・プライバシー・法令遵守の観点から施設設備の確認をします。4.ケアプロセス調査
機能評価で問われるケアプロセス上の手順を病棟で確認します。- 指示出し指示受け
- 臨床倫理への対応
- 身体抑制
- 説明と同意
- 輸血手順
- カルテの記載ルール
- 抗菌薬適正使用
- 安全対策、感染対策
- 手術実施
◎ 現状調査報告書
◎ 報告会の実施 - ③ 改善策の策定支援
- 現状調査に基づき、各担当者の方と改善の方法の妥当性を協議します。他病院において関与した過去の事例をもとに、改善の方向が間違いないかをアドバイスします。 目指すべきレベルを明確にすることで、現場の混乱を防ぐことを目的とします。 (必須改善の項目と、努力項目を明確化)

- アウトプット
-
- 客観的評価による評価の妥当性の向上
- 必須の改善項目を具体的に把握
- 各現場の不足部分を具体的に把握
- 必要な資料の明確化
- ケアプロセスにおける業務の見直しが必要な項目の把握
- 改善が必要な項目の可視化
- アウトプットスケジュール
-
【1ヶ月目】
- 全職員研修会の実施
- 自己調査の意図の確認
- 部門責任者との面談により管理体制の把握と課題の抽出
【2ヶ月目】
- 手順やマニュアルの確認と課題の抽出
- 部署訪問、病棟訪問によりケアプロセス上の課題を明確化
【3ヶ月目】
- 部署訪問、病棟訪問を継続し現場との課題解決の方法
すり合わせ - 課題の取りまとめと改善方法のすり合わせの完了
- 改善計画書の提出
◇PHASE2 改善計画推進支援 (コンサルテーション期間 半年~1年)
-
- ①機能評価プロジェクトへの出席によるアドバイスサービス
- 機能評価の全体像と評価方法の基本、認定留保になりやすい注意点を研修します。
- ②各現場の会議出席による改善内容の確認とアドバイス
- 各現場での会議などに出席して改善方法の妥当性をアドバイスし、効率的な改善活動をサポートします。

- アウトプット
- 現場からの質問に即時対応することにより改善活動の停滞を防ぐ改善方法の具体的な提示による省力化を提案。
◇PHASE3 審査対策支援 (コンサルテーション期間 3ヶ月)
-
- ①模擬サーベイの実施
-
本審査で確認される想定質問を基に模擬サーベイを実施します。
- 病棟訪問模擬審査
- 部署訪問模擬審査
- 全職員向け受審対策
- ②受審対応カルテの妥当性調査
-
病棟訪問審査で提示するカルテを準備段階から支援します。本審査でケアプロセスをスムーズに説明する準備をします。
*「実績」を重要視し、カルテへの記載や実績がない項目は「実施していない」と評価します。
- ③病院幹部様向け質問対応支援
- 病院幹部様には病院経営管理に関する面接審査があります。
把握しておく数値、回答する上での注意点と理由付けなどを事前に協議し、本審査に向けた準備をします。

- アウトプット
-
病院幹部、部門責任者、病棟責任者、各職員が自信を持って審査に望み、自院の特性や優位性を再認識するための場と する。
カルテ準備を通じて現場でのチーム医療への理解を深める。
過去に頂いたご質問の一例
今までに病院機能評価Ver.1.0及びVer.1.1を受審された病院様から弊社に頂いたご質問から、いくつかをご紹介いたします。
-
1.1.3 患者と診療情報を共有し、医療への患者参加を促進している
Q: この項目では、具体的には何が必要とされているのでしょうか?どのような手順が必要とされ、患者や家族の協力を得る、とはどのような内容なのでしょうか?この項目に関しての取り掛かり方について教えてください。 A: 多くの場合、手順など何か改めて作成するまでもなく、現在使っているマニュアルやパンフレットを集めることで対応可能です。
- 患者家族に協力してもらうための内容として
-
- 誤認防止の観点から患者本人に名前を名乗っていただく(撮影部位などを一緒に確認するなども含む)
- 化学療法など治療中に気分不良が起こる可能性があることを説明し、その際には患者から申し出てもらう
- 在宅で健康手帳などにバイタルを記入してもらい来院時に持参してもらう
- 疾患への理解をしていただくものとして
-
- 疾患についてオリジナルで作成した説明パンフレット
- 糖尿病教室などの患者教育教室
- がんサロンや患者会などの医療者と患者の相談の会
-
1.5.1 患者・家族の意見を聞き、質改善に活用している
Q: 現在は意見箱が全くありません。1階エレベーターホールの付近に設置することを決定して、準備中ですが病棟には有りません。病棟にも必要でしょうか? 退院患者についてはアンケート用紙を配布し、患者の意見を聞いています。ただし、回答について院内決裁をとっていますが、意見者への回答はしていません。 A: ご意見箱は「外来」「病棟」に必要となります。
病棟の設置場所に関しては、スタッフステーションのカウンターに無造作に設置せず、高齢者や車椅子などへの配慮をして、書きやすい高さであるかを確認してください。可能ならばデイルームや電話コーナーなど置くことが望ましいと考えます。 回答は、外来および病棟の掲示板などへ掲示が必要です。また可能な範囲での意見者への直接の回答もしてください。 -
2.1.3 患者・部位・検体などの誤認防止対策を実践している
Q: 外来患者誤認防止の記録は、毎回の診察ごとに必要なのでしょうか?記載例について教えてください。 A: 毎回の患者に対する誤認防止の記録は不要です。
外来での誤認防止として必要な内容は、画像検査や採血など処置において患者と指示された検査や処置に誤認が無いかを確認する手順が、どのようになっているかとなります。
診察室から画像検査室、処置室や採血検査に患者が移動した場合に、誤認防止がどのようになっているかを確認してください。 -
3.1.1 薬剤管理機能を適切に発揮している
Q: 取り違えの防止策は、具体的にどのようなことが必要とされるのでしょうか? A: 類似名の薬品について、どのようにしているか?同じ薬品で剤型や規格の違う場合にどうしているかを問われます。
まず上記のような採用があること自体は問題ではありません。このような場合、間違いを起こしやすい類似名の採用薬品がある際は薬品棚に明記する、院内での注意喚起を文書で促しているなど工夫をおこなってください。同様に剤型や規格が異なる複数規格の採用薬剤についても、保管場所に明記するなどの工夫をおこなってください。
このような薬剤について一覧を作成し、場合によっては重要性の低いものを削除する、複数規格から1規格への採用変更などの対策を可能な範囲でおこなってください。
この他、ハイリスクな薬剤を一覧として整備してリストを配布するなど、職員に向けた注意喚起の状況を確認することになります。 -
3.1.5 リハビリテーション機能を適切に発揮している
Q: 本審査で提示する準備カルテについて、例えば「リハビリテーション実施のカルテ(説明と同意)」を説明するためには、Aという患者さんを選択して、そのことが説明できるところだけをコピーなどをして準備しようとしています。他の受審施設では、提示するカルテの患者さんをAさんと決めたら、その事が説明できる部分だけではなく、それを含むAさんの一定の期間分のカルテを準備していました。
結局どのような準備をすれば良いものでしょうか?A: 当該の患者がなぜリハビリが必要であったかを説明できるように、入院診療計画書、看護計画、病状説明、リハビリの必要性を判断した医師記録(所見)なども用意してください。またリハビリ自体の記録を見せる必要がありますので、リハビリテーション総合実施計画書(患者の署名入り)、セラピストの訓練記録、リハビリカンファレンス記録、ベッドサイドリハについてのセラピストから看護への指示と記録などを用意してください。 -
3.2.4 手術・麻酔機能を適切に発揮している
Q: オペ室にリカバリールーム(回復室)は必要でしょうか? A: リカバリールームは必須ではありません。現在、多くの病院で患者を麻酔からの覚醒までオペ室にいることにされているようです。オペ終了後の覚醒までの患者の収容が、オペ室という手順となっているか確認してください。 -
3.2.4 手術・麻酔機能を適切に発揮している
Q: 患者さんに目に入る個人情報として、清潔廊下に当日オペのスケジュールが(患者名、術式など)ホワイトボード(1×2.5m)に記入してあります。これをみてスタッフは行動していますが、どうするべきでしょうか? A: 患者の受け付けをしてから、オペ室前の清潔廊下に入る途中のホワイトボードはプライバシー確保の観点から、撤去する必要があります。患者が通行する廊下、診察や処置を受ける部屋など、他の患者情報(特に氏名と術式など)が見えるとプライバシーへの配慮がないと判断されます。 -
4.1.1 理念および基本方針が明文化されている
Q: 病院の基本理念については明文化し、掲示やパンフレットなどで外部の人にも分かるように示しておく予定です。この病院の理念に基づいて、看護部では看護理念を立てており、基本理念と同様に各現場で掲示をしています。 同様に看護部以外の部署においても、やはりその職場の理念や基本方針を作成し、掲示をするなど示しておく必要がありますか? A: この項目においては、病院全体の理念と基本方針について明文化され、職員と患者へ周知しているかを確認します。各部署については部署目標が立案されているかを確認します。病院の目標を定めており、これを展開した部署ごとの年次目標が立案され推進しているかを確認します。

